Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника.
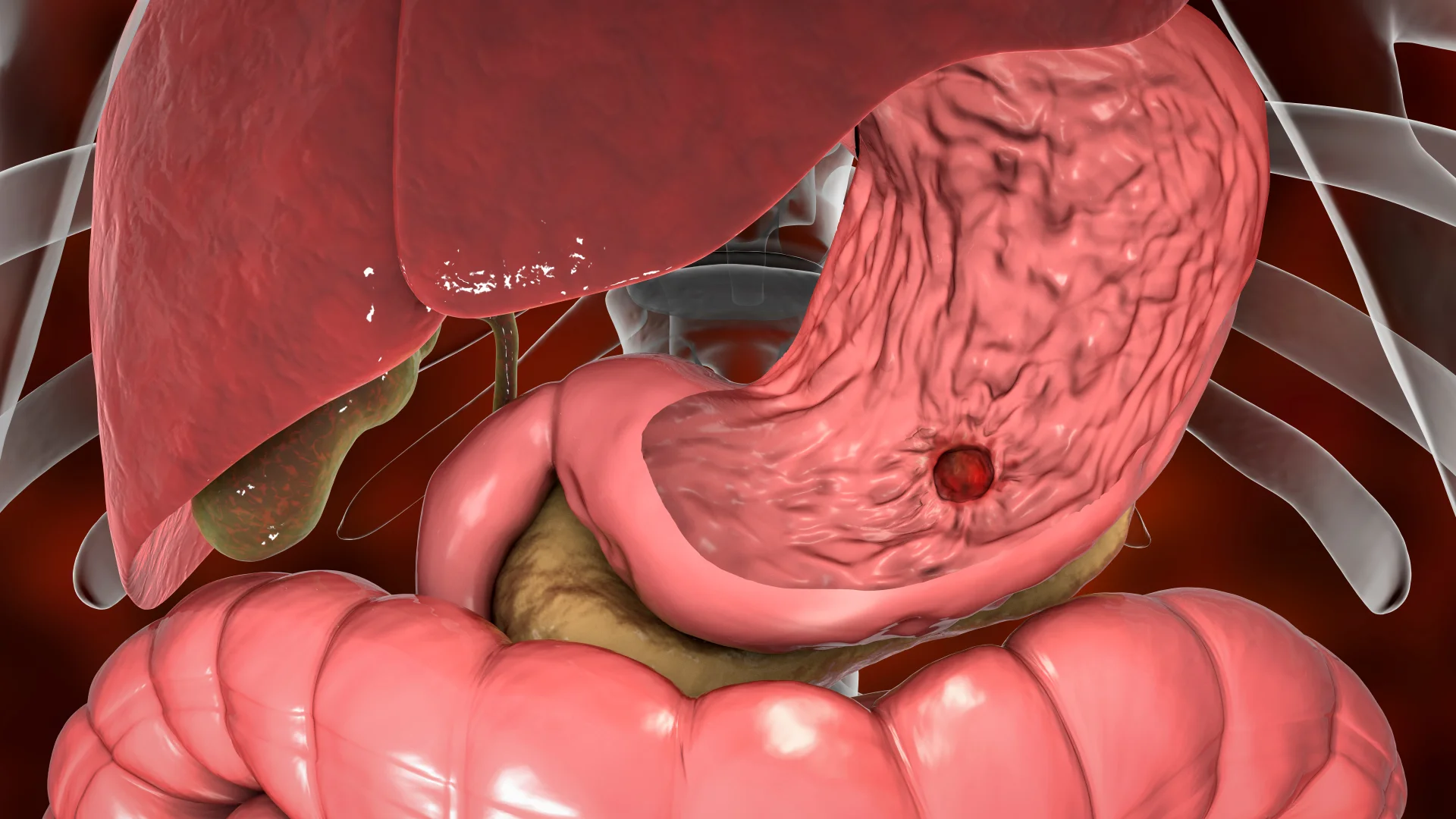
У пациентов с кровотечением из верхних отделов желудочно-кишечного тракта обычно наблюдаются рвота кровью или содержимым желудка, напоминающим кофейную гущу и черный дегтеобразный стул (мелена).
Первоначальная диагностика пациентов из верхних отделов желудочно-кишечного тракта включает в себя оценку стабильности гемодинамики (артериального давления и пульса). Далее проводятся диагностические исследования (обычно эндоскопия) с целью диагностики и лечения конкретного состояния.
Первоначально у пациента с подозрением на желудочно-кишечное кровотечение из верхних отделов ЖКТ проводится сбор анамнеза, физикальное обследование и лабораторные анализы.
Основные цели врача при первой встрече с пациентом: оценка тяжести кровотечения, выявление потенциальных его источников и определение дальнейшей тактики лечения.
Рвота кровью или рвота кофейной гущей предполагает кровотечение из пищевода, желудка или двенадцатиперстной кишки. Рвота кровью свидетельствует о интенсивном кровотечении, в то время как рвота кофейной гущей предполагает менее интенсивное кровотечение.
Мелена (черный дегтеобразный стул) может наблюдаться при кровотечении из пищевода, желудка или двенадцатиперстной кишки. Для возникновения этого симптома достаточно всего 50 мл крови.
Гематохезия (красная или бордовая кровь в стуле) обычно возникает при кровотечения из нижних отделов желудочно-кишечного тракта. Однако, этот симптом может появиться при массивном кровотечении из верхних отделов ЖКТ.
Врач расспрашивает пациента о предыдущих эпизодах кровотечений, о сопутствующих заболеваниях, которые могут привести к кровотечению из верхних отделов ЖКТ или которые могут повлиять на дальнейшее лечение пациента.
Симптомы, указывающие на тяжелое кровотечение, включают ортостатическое головокружение, спутанность сознания, стенокардию, сильное сердцебиение и холодные/липкие конечности.
Конкретные причины кровотечения из верхних отделов ЖКТ можно предположить по наличию следующих симптомов:
Для оценки степени кровопотери проводится оценка признаков гиповолемии (выраженность тахикардии, гипотонии).
Лабораторные тесты, которые должны быть проведены у пациентов с острым кровотечением из верхних отделов желудочно-кишечного тракта, включают общий анализ крови, биохимический анализ крови (включая печеночные пробы) и коагулограмму.
Кроме того, электрокардиограмма и анализ крови на сердечные ферменты проводятся пациентам с риском инфаркта миокарда, например, пожилым людям, пациентам с ишемической болезнью сердца в анамнезе или пациентам с такими симптомами, как боль в груди или одышка.
Начальный уровень гемоглобина у пациентов с острым кровотечением из верхних отделов ЖКТ может быть на исходном уровне пациента, поскольку пациент теряет цельную кровь. Со временем уровень гемоглобина будет снижаться по мере разбавления крови за счет притока внесосудистой жидкости в сосудистое пространство и жидкости, вводимой во время инфузионной терапии. Уровень гемоглобина контролируется каждые два-восемь часов, в зависимости от тяжести кровотечения.
Постановка нозогастрального зонда рекомендуется только пациентам перед эндоскопическим исследованием для очищения желудка от пищи, свежей крови или сгустков.
Гемодинамически нестабильные пациенты или активным кровотечением требуют лечения в отделении реанимации и интенсивной терапии для проведения реанимационных мероприятий и тщательного наблюдения с автоматическим мониторингом артериального давления, электрокардиографическим мониторингом и пульсоксиметрией. Таким пациентам проводится инфузионная терапия, по необходимости - переливание крови. Пациентам с критическим или опасным для жизни кровотечением и низким количеством тромбоцитов (<50 000/мкл) переливаются тромбоциты.
Пациентов, госпитализированных с острым кровотечением из верхних отделов ЖКТ, обычно лечат ингибиторами протонной помпы (ИПП). Варианты включают внутривенное введение ИПП каждые 12 часов, непрерывную инфузию, болюсное введение высоких доз (например, эзомепразола 80 мг) пациентам с признаками активного кровотечения (например, кровавой рвотой, гемодинамической нестабильностью). Пероральная и внутривенная терапия ИПП также снижает продолжительнось пребывания в стационаре, частоту повторных кровотечений и потребность в переливании крови у пациентов с язвами высокого риска, получивших эндоскопическое лечение.
Пациент с кровотечением из верхних отделов ЖКТ обязательно консультируется гастроэнтерологом, трансфузиологом при необходимости переливания компонентов крови, гематологом при наличии аномалий свертывания крови, терапевтом при необходимости отмены антикоагулянтов.
Эзофагагстродуоденоскопия является диагностическим методом выбора при остром кровотечении из верхних отделов ЖКТ. Эндоскопия обладает высокой чувствительностью и специфичностью для определения локализации и выявления кровотечений в верхних отделах желудочно-кишечного тракта. Кроме того, после выявления кровоточащего очага лечебная эндоскопия может обеспечить гемостаз и предотвратить повторное кровотечение у большинства пациентов.
Другие диагностические тесты для острого кровотечения из верхних отделов ЖКТ включают КТ-ангиографию, которая может выявить активное кровотечение. Существует также интерес к использованию капсульной эндоскопии для пациентов, обратившихся в отделение неотложной помощи с подозрением на кровотечение из верхних отделов ЖКТ. Капсульная эндоскопия тонкой кишки также использовалась для локализации кровотечения у пациентов с острым желудочно-кишечным кровотечением без кровавой рвоты. Колоноскопия обычно требуется для пациентов с гематохезией и отрицательным результатом эндоскопии верхних отделов, если не установлен альтернативный источник кровотечения.

Лечение проводится в зависимости от патологии, вызвавшей кровотечение.
Во всех случаях кровотечения из верхних отделов желудочно-кишечного тракта проводится эндоскопическое исследование, которое носит и лечебный характер. Врач-эндоскопист выбирает метод остановки кровотечения в зависимости от конкретной ситуации. В арсенале врачей-эндоскопистов нашей клиники все виды физического, механического и медикаментозного гемостаза.
Пептические язвы лечатся лекарственными средствами. Используются препараты для уменьшения кислотности желудочного сока. В случае инфекции H.pylori в терапию включаются антибиотики.
Для профилактики кровотечения из варикозно-расширенных вен пищевода рекомендовано прекратить употребление алкоголя, так как он усугубляет цирроз печени и увеличивает риски жизнеугрожающего кровотечения. Также для того, чтобы профилактировать кровотечения используется эндоскопическая манипуляция – лигирование варикозно-расширенных вен. Суть процедуры заключается в том, что врач накладывает небольшие кольца на варикозно расширенные вены. Эта процедура может носить и лечебный характер, когда выполняется при кровотечении для его остановки.
Острое кровотечение из нижних отделов желудочно-кишечного тракта подразумевает кровопотерю из толстой кишки. Причины острых кровотечений из нижних отделов желудочно-кишечного тракта можно разделить на несколько категорий: анатомические (дивертикулез), сосудистые (ангиодисплазия, ишемия, радиационно-индуцированные), воспалительные (инфекционные, воспалительные заболевания кишечника) и новообразования. Кроме того, острое кровотечение из нижних отделов ЖКТ может возникнуть после эндоскопических вмешательств, таких как полипэктомия.
Причины кровотечений из нижних отделов ЖКТ:
У пациентов с острым кровотечением из нижних отделов желудочно-кишечного тракта обычно наблюдается гематохезия – примесь крови в стуле, хотя этот симптом также может наблюдаться у пациентов с массивным кровотечением из верхних отделов желудочно-кишечного тракта или тонкой кишки. Кровотечение останавливается спонтанно у 80–85% пациентов, а уровень смертности составляет от 2 до 4%.
Пациенту с предположительным кровотечением из нижних отделов желудочно-кишечного тракта проводят эндоскопические исследования – ЭГДС и колоноскопию. Тактика лечения зависит от источника кровотечения. Если во время колоноскопии выявляется кровотечение или признаки недавнего кровотечения, то предпринимаются меры по его остановке.
Если в результате ЭГДС и колоноскопии источник кровотечения не найден, то может потребоваться обследование тонкой кишки – капсульная эндоскопия, энтероскопия.
Кровотечение из толстой кишки обычно проявляется выделением темных сгустков крови. При кровотечении из прямой кишки кровь алого цвета, возможно со сгустками. При кровотечении из анального канала пациентом отмечается выделение алой крови, без сгустков и чаще всего связано с актом дефекации.
Первоначально врач собирает анамнез у пациента, проводит физикальное обследование, лабораторные анализы, при подозрении на массивное кровотечение из верхних отделов ЖКТ неотложно проводится ЭГДС.
Врач уточняет у пациента наличие предшествующих эпизодов кровотечений и выясняет наличие заболеваний, которые могли бы явиться потенциальным источников кровотечения. Например, выявление в прошлом у пациента дивертикулярной болезни на колоноскопии, может подсказать о вероятном дивертикулярном кровотечении, что влияет на выбор тактики лечения. Кроме того, также важна информация о приеме пациентом препаратов, влияющих на свертываемость крови. Наличие таких симптомов как изменение характера стула (запоры или диарея), примесь слизи в стуле, постоянные или периодические боли в животе, могут навести на мысль о наличии у пациента новообразования или воспалительного заболевания.
Преимущества колоноскопии при кровотечениях из нижних отделов ЖКТ включают ее способность точно локализовать место кровотечения независимо от этиологии или скорости кровотечения, возможность взятия биопсии для верификации диагноза и возможность эндоскопического вмешательства для достижения гемостаза. Недостатки колоноскопии включают необходимость подготовки кишечника, плохую визуализацию в неподготовленной или плохо подготовленной толстой кишке.
Пациенту с подозрением на кровотечение из анального канала на приеме колопроктолога необходимо провести пальцевое ректальное исследование и аноскопию для выявления патологии, которая потенциально может являться источником кровотечения (анальная трещина, свищ прямой кишки, геморрой, образования анального канала).
Тактика лечения зависит от конкретной патологии, спровоцировавшей кровотечение. Для дивертикулярной болезни – это эндоскопический гемостаз, консервативное лечение дивертикулита. Воспалительные заболевания кишечника лечатся гастроэнтерологом. При доброкачественных и злокачественных новообразованиях требуется хирургическое лечение. Полипы удаляются с помощью эндоскопических методов. Такие заболевания анального канала, как трещины и геморрой, лечатся на первом этапе консервативно. При неэффективности же такого лечения, прибегают к операции. Свищи и новообразования анального канала сразу лечатся хирургическим путем.
Наши специалисты свяжутся с вами
Обновите страницу и попробуйте позже